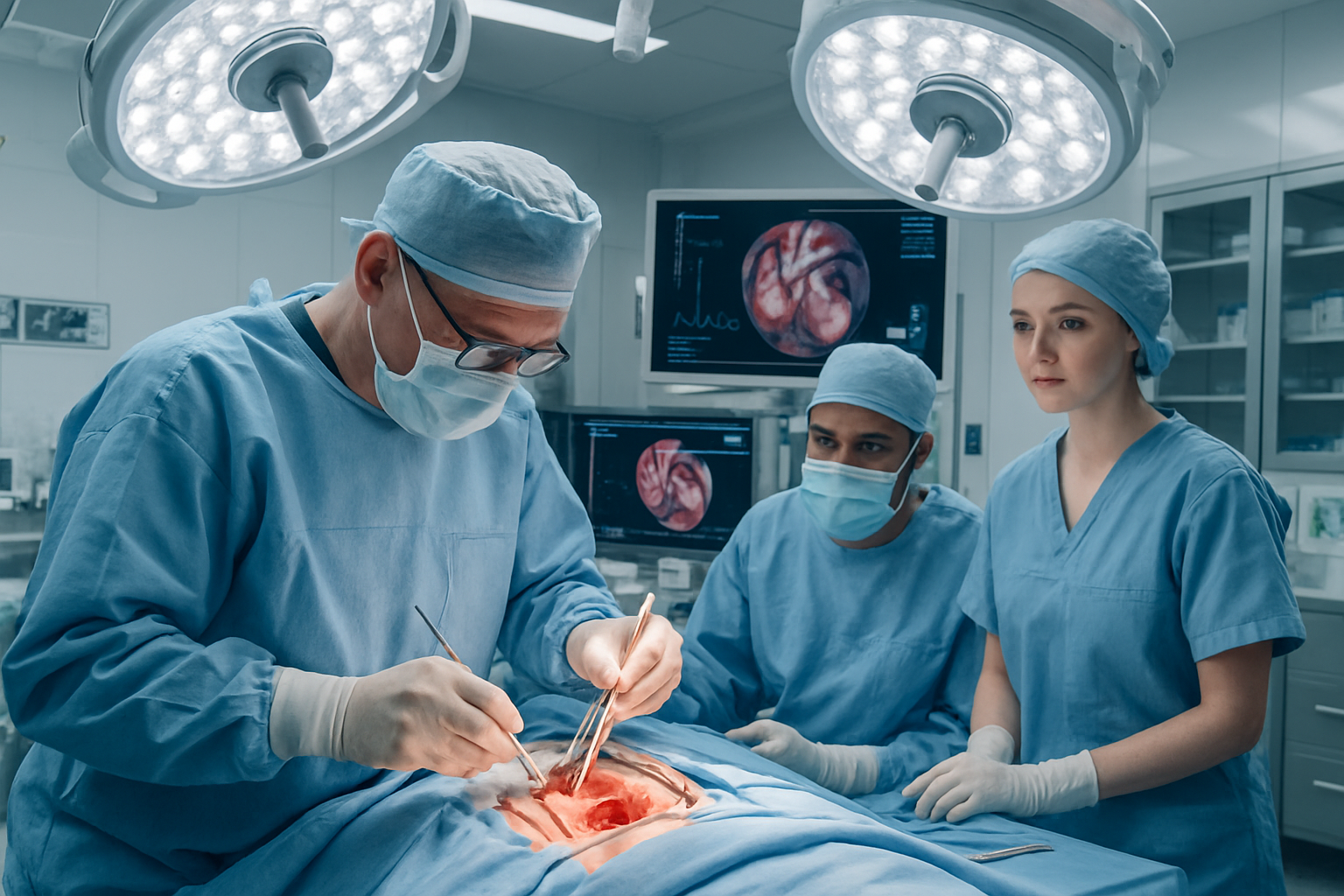
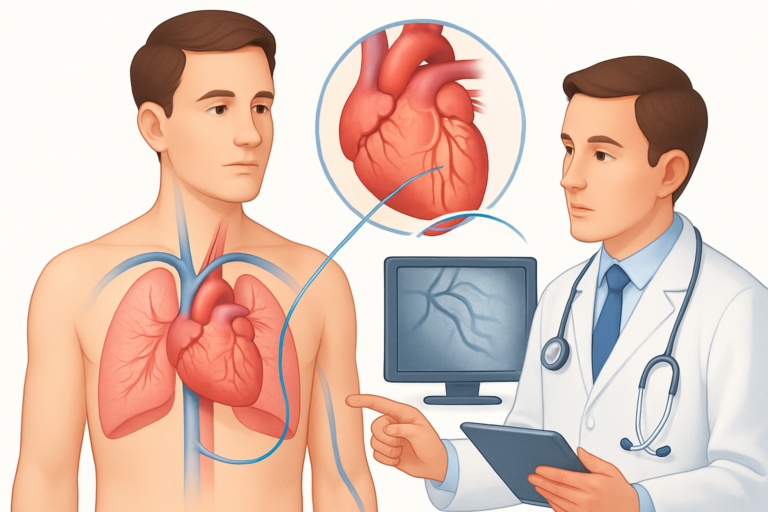
جراحة إصلاح تشوه إبشتاين في الصمام ثلاثي الشرفات: الريادة التركية في علاج أمراض القلب الخلقية المعقدة
- جراحة إصلاح تشوه إبشتاين تُعد من أدق تدخلات جراحة القلب.
- تتطلب خبرة فائقة وتكنولوجيا متقدمة.
- تستخدم تقنية عملية كون كأسلوب مثالي لعلاج الحالات المعقدة.
- تقدم تركيا رعاية متميزة في هذا المجال.
- فهم الأعراض والتقييم أمر ضروري لتحديد التدخل الجراحي.
جدول المحتويات
- فهم تشوه إبشتاين: التعريف والأعراض والتحديات
- متى يصبح التدخل الجراحي ضرورة؟ تقييم الحالة وتحديد التوقيت
- الخيارات الجراحية المتقدمة لإصلاح تشوه إبشتاين
- الابتكارات والتطورات الحديثة في علاج إبشتاين
- لماذا مركز جراحة القلب في تركيا؟ الخبرة والريادة العالمية في علاج إبشتاين
- رحلة المريض: ما يمكن توقعه قبل وبعد الجراحة
- نصائح عملية للمرضى وعائلاتهم
- الخلاصة: مستقبل علاج تشوه إبشتاين في تركيا
- الأسئلة الشائعة
- المصادر
فهم تشوه إبشتاين: التعريف والأعراض والتحديات
إن البحث عن علاج فعال لـ جراحة إصلاح تشوه إبشتاين يبدأ بفهم دقيق لهذا المرض القلبي الخلقي.
ما هو تشوه إبشتاين؟
تشوه إبشتاين هو حالة قلبية نادرة تحدث عندما لا يتشكل الصمام ثلاثي الشرفات بشكل صحيح أثناء نمو الجنين. في القلب السليم، يعمل هذا الصمام كبوابة تسمح للدم بالمرور من الأذين الأيمن (الغرفة العليا) إلى البطين الأيمن (الغرفة السفلية) ثم يغلق لمنع ارتجاع الدم.
في حالة تشوه إبشتاين، تتميز شرفات الصمام (خاصة الشرفة الحاجزية والخلفية) بأنها مزاحة إلى الأسفل، أي داخل البطين الأيمن، بدلاً من أن تكون عند تقاطع الأذين والبطين. هذا الإزاحة تؤدي إلى:
- قصور الصمام ثلاثي الشرفات (Tricuspid Regurgitation): فشل الصمام في الإغلاق التام، مما يسمح للدم بالتدفق العكسي من البطين الأيمن إلى الأذين الأيمن.
- تضخم الأذين الأيمن: نتيجة تراكم الدم الراجع.
- تضييق حجم البطين الأيمن الفعال: حيث أن جزءاً من البطين يصبح “مأذوناً” (Atrialized)، مما يقلل من كفاءة ضخ الدم إلى الرئتين.
قد يترافق تشوه إبشتاين أيضاً مع حالات خلقية أخرى، أشهرها عيب الحاجز الأذيني (ASD)، وهو ثقب في الجدار الفاصل بين غرفتي القلب العلويتين، مما يزيد من تعقيد الحالة ويستلزم تدخلاً جراحياً شاملاً.
الأعراض التي تستدعي البحث عن جراحة إصلاح تشوه إبشتاين
تعتمد شدة الأعراض على درجة إزاحة الصمام وكمية الارتجاع (القصور). قد لا تظهر الأعراض على الحالات الخفيفة حتى مرحلة البلوغ، بينما تظهر الأعراض الحادة منذ الطفولة أو حتى الولادة. تشمل الأعراض الرئيسية لـ تشوه إبشتاين ما يلي:
- الزراق (Cyanosis): ازرقاق الشفتين أو الجلد، خاصة عند حديثي الولادة أو عند بذل الجهد، نتيجة لاختلاط الدم المؤكسج وغير المؤكسج (خاصة في حال وجود عيب حاجز أذيني مصاحب).
- ضيق التنفس (Dyspnea): صعوبة في التنفس أو الشعور بالإرهاق، لا سيما أثناء النشاط البدني.
- التعب والإجهاد المزمن: عدم القدرة على تحمل التمارين أو الأنشطة اليومية.
- الخفقان (Palpitations) وعدم انتظام ضربات القلب (Arrhythmias): يمكن أن يكون تشوه إبشتاين مصحوباً بمتلازمات توصيل كهربائي غير طبيعية، مثل متلازمة وولف باركنسون وايت (WPW)، والتي تتطلب معالجة متزامنة.
- تورم في الساقين أو البطن (وذمة): علامة على قصور القلب الاحتقاني.
متى يصبح التدخل الجراحي ضرورة؟ تقييم الحالة وتحديد التوقيت
قرار الخضوع لـ جراحة إصلاح تشوه إبشتاين في الصمام ثلاثي الشرفات هو قرار متعدد الأوجه ويعتمد على التقييم الشامل لوظيفة البطين وحجمه، ودرجة قصور الصمام ثلاثي الشرفات.
التشخيص والتقييم قبل الجراحة
تُستخدم مجموعة من الأدوات التشخيصية المتقدمة لتقييم مدى الضرر وتخطيط العملية الجراحية:
- تخطيط صدى القلب (Echocardiogram): الأداة الأساسية التي تُظهر إزاحة الصمام ودرجة قصوره، بالإضافة إلى وظيفة البطين الأيمن.
- التصوير بالرنين المغناطيسي للقلب (CMR): يوفر معلومات دقيقة ومفصلة عن حجم ووظيفة البطين الأيمن وتقييم شامل لنسيج الصمام، وهو حيوي في التخطيط لـ عملية كون المعقدة.
- اختبار الجهد: لتقييم تحمل المريض وقدرته الوظيفية.
- دراسة الفيزيولوجيا الكهربائية للقلب: ضرورية في حالات الخفقان لتحديد وعلاج المسارات الكهربائية الإضافية (مثل استئصال الترددات الراديوية) أثناء أو قبل الجراحة.
مؤشرات الجراحة
يُعتبر التدخل الجراحي أمراً ضرورياً في الحالات التالية:
- وجود أعراض متوسطة إلى شديدة تؤثر على نوعية الحياة.
- تدهور تدريجي في وظيفة البطين الأيمن.
- تضخم كبير في الأذين الأيمن.
- نوبات متكررة أو مقاومة للعلاج من عدم انتظام ضربات القلب (التي قد تسبب الإغماء أو السكتة القلبية المفاجئة).
- وجود الزراق (Cyanosis) الشديد.
الخيارات الجراحية المتقدمة لإصلاح تشوه إبشتاين
الهدف الرئيسي من جراحة إصلاح تشوه إبشتاين هو استعادة كفاءة الصمام ثلاثي الشرفات والحفاظ على وظيفة البطين الأيمن قدر الإمكان. في الماضي، كان استبدال الصمام هو الخيار الشائع، لكن التطورات الحديثة ركزت على الترميم والحفاظ على نسيج المريض الطبيعي.
عملية ترميم الصمام مقابل استبداله
لطالما كان ترميم الصمام هو الخيار المفضل، خاصة في المراكز المتخصصة، لأنه يتجنب الحاجة إلى أدوية سيولة الدم مدى الحياة (في حال استخدام صمام ميكانيكي) أو تكرار الاستبدال (في حال استخدام صمام بيولوجي). إن معدلات نجاح الترميم، خاصة بالتقنيات الحديثة، قد فاقت التوقعات، مما جعلها المعيار الذهبي.
تقنية “عملية كون” (Cone Procedure): المعيار الذهبي الجديد
عملية كون التي ابتكرها الدكتور خوسيه دا سيلفا، التطور الأبرز في جراحة إصلاح تشوه إبشتاين. تُقدم هذه التقنية الجراحية المبتكرة نتائج متفوقة ودائمة، خاصة في مراكز الخبرة مثل مركز جراحة القلب في تركيا.
آلية عمل عملية كون:
تعتمد عملية كون على إعادة تشكيل الصمام المتشوه بالكامل. بدلاً من محاولة تثبيت الشرفات المزاحة في مكانها الأصلي بطريقة تقليدية، يقوم الجراح بـ:
- فصل الشرفات: يتم فصل جميع شرفات الصمام (الأمامية، الحاجزية، والخلفية) عن جدار البطين حيث التصقت به بسبب التشوه.
- إعادة التشكيل: يتم تدوير الشرفة الأمامية الكبيرة وتجميع حواف الشرفات الثلاث لتكوين “قمع” أو “مخروط” (Cone) وظيفي. يتم تثبيت هذا المخروط عند الحلقة الصمامية الطبيعية (Annulus).
- استعادة الوظيفة: يسمح هذا القمع المُعاد تشكيله بفتح وإغلاق الصمام بكفاءة عالية، مما يقلل أو يلغي تماماً قصور الصمام ثلاثي الشرفات ويسمح بتحسين حجم ووظيفة البطين الأيمن.
لقد أثبتت عملية كون قدرة عالية على التحمل على المدى الطويل، وهي الآن هي التقنية المُوصى بها بشكل متزايد للمرضى المؤهلين، وتُفضل على الطرق القديمة مثل إصلاح “كاربنتاير”.
متى يكون استبدال الصمام ثلاثي الشرفات ضرورياً؟
على الرغم من النجاح الكبير لعملية كون، قد يظل استبدال الصمام (Valve Replacement) هو الخيار الوحيد في حالات نادرة جداً، مثل:
- المرضى الذين يعانون من تدمير واسع النطاق لنسيج الصمام بحيث لا يمكن إصلاحه.
- فشل محاولات الترميم السابقة.
في حال الاستبدال، يُفضل الجراحون في تركيا مناقشة خيارات الصمامات البيولوجية والميكانيكية مع المريض وعائلته، آخذين بعين الاعتبار العمر، والحاجة إلى مضادات التخثر، ونمط الحياة.
الابتكارات والتطورات الحديثة في علاج إبشتاين
شهدت الأشهر الستة الماضية تطورات هامة في مجال جراحة إصلاح تشوه إبشتاين، تركز بشكل خاص على تحسين المتابعة طويلة الأجل، وإدارة المضاعفات المصاحبة، والتقنيات التصويرية الدقيقة.
التركيز على المتلازمات المصاحبة: استئصال عدم انتظام ضربات القلب (Arrhythmia Ablation)
أظهرت الدراسات الحديثة (المُشار إليها في المجلات الجراحية المتخصصة في أواخر عام 2023 وأوائل 2024) أهمية معالجة اضطرابات النظم القلبي بشكل متزامن مع جراحة الصمام. غالباً ما يكون لدى مرضى إبشتاين مسارات توصيل كهربائي شاذة. يقوم جراحو القلب الأتراك المتخصصون بالتعاون مع أخصائيي الفيزيولوجيا الكهربائية بإجراء الاستئصال الجراحي (Surgical Ablation) لهذه المسارات، خاصة في سياق متلازمة وولف باركنسون وايت، أثناء عملية القلب المفتوح. هذا النهج المتكامل يحسن نتائج الجراحة ويقلل من الحاجة إلى تدخلات لاحقة.
دور التصوير المتقدم ثلاثي الأبعاد
أصبحت تقنيات التصوير المتقدمة، مثل التخطيط الصدوي عبر المريء (3D TEE) والتصوير المقطعي المحوسب متعدد الشرائح (MSCT)، جزءاً لا يتجزأ من التخطيط لـ جراحة إصلاح تشوه إبشتاين. تسمح هذه التقنيات بتقييم مفصل ثلاثي الأبعاد لهندسة الصمام قبل الجراحة، مما يمكن الجراحين من رسم خريطة دقيقة لـ عملية كون وتوقع تحديات الترميم، وهو ما يؤدي إلى اختصار وقت العملية وتحسين دقة الإصلاح.
بيانات المتابعة طويلة الأجل لعملية كون
أكدت البيانات الأخيرة الصادرة عن المراكز العالمية الرائدة على المتانة الممتازة لـ عملية كون. تشير المتابعات التي تتجاوز الخمس سنوات إلى معدلات فشل منخفضة جداً للترميم، مما يعزز موقفها كإجراء يضمن وظيفة صمام طبيعية أو شبه طبيعية للمريض لسنوات طويلة بعد الجراحة. هذا الدليل يدعم بشكل قاطع تفضيل الترميم على الاستبدال كلما أمكن ذلك.
لماذا مركز جراحة القلب في تركيا؟ الخبرة والريادة العالمية في علاج إبشتاين
عندما يتعلق الأمر بجراحة معقدة مثل إصلاح تشوه إبشتاين في الصمام ثلاثي الشرفات، فإن اختيار المركز الطبي يلعب دوراً حاسماً في تحقيق أفضل النتائج. وقد رسخت تركيا، وتحديداً شبكة مستشفيات مركز جراحة القلب في تركيا، مكانتها كوجهة رائدة عالمياً في علاج أمراض القلب الخلقية.
الخبرة الجراحية المتخصصة والدولية
يتميز الجراحون الأتراك في هذا المجال بالخبرة العميقة في التعامل مع الحالات المعقدة والنادرة، مع تركيز خاص على:
- الإتقان في عملية كون: يتم تدريب الجراحين على أحدث تقنيات الترميم وأكثرها تعقيداً، وعلى رأسها عملية كون، لضمان استعادة الوظيفة الكاملة للصمام.
- فرق متعددة التخصصات: يتم إدارة حالات تشوه إبشتاين بواسطة فريق متكامل يضم جراحي قلب متخصصين في الحالات الخلقية (للأطفال والبالغين)، وأطباء قلب متخصصين، وأخصائيي فيزيولوجيا كهربائية، لضمان معالجة جميع الجوانب التشريحية والكهربائية للمرض.
التكنولوجيا المتقدمة والبنية التحتية
تدعم المستشفيات في تركيا هذا المستوى من الخبرة بالاعتماد على أحدث التقنيات الجراحية والتشخيصية:
- غرف العمليات الهجينة (Hybrid Operating Rooms): تتيح هذه الغرف إجراء التدخلات الجراحية المعقدة بالتزامن مع إجراءات القسطرة أو الاستئصال الكهربائي، مما يقلل من الحاجة إلى عمليات متعددة.
- وحدات العناية المركزة (ICU) المخصصة للقلب: توفير رعاية فائقة بعد الجراحة، وهي ضرورية لمرضى جراحة القلب الخلقية، مع مراقبة مستمرة للقلب والأوعية الدموية.
- تقنية التصوير بالموجات فوق الصوتية داخل العملية (Intraoperative Ultrasound): يتم استخدامها لتقييم كفاءة الصمام المُصلح في الوقت الحقيقي قبل إغلاق الصدر، مما يضمن الحصول على أفضل نتيجة لـ إصلاح تشوه إبشتاين.
الرعاية المرتكزة على المريض
تُقدم المراكز التركية رعاية شاملة لا تقتصر على الجراحة، بل تمتد لتشمل الدعم النفسي واللوجستي للمرضى الدوليين وعائلاتهم، بدءاً من التقييم الأولي وصولاً إلى برامج إعادة التأهيل القلبي بعد الجراحة. إن معدلات النجاح المرتفعة ورضا المرضى هي شهادة على الجودة الممتازة التي يقدمها مركز جراحة القلب في تركيا.
رحلة المريض: ما يمكن توقعه قبل وبعد الجراحة
إن الإعداد والتخطيط لـ جراحة إصلاح تشوه إبشتاين أمر بالغ الأهمية لنجاح العملية والتعافي السريع.
الاستعداد للجراحة
بمجرد اتخاذ قرار إجراء جراحة إصلاح تشوه إبشتاين، يتم إجراء فحوصات شاملة للتأكد من أن المريض في أفضل حالة صحية ممكنة. تشمل الخطوات:
- تقييم شامل من قبل فريق التخدير: لضمان سلامة المريض أثناء العملية، والتي قد تستغرق عدة ساعات.
- الاستشارة الغذائية والدوائية: مراجعة جميع الأدوية، وخاصة أدوية سيولة الدم، وتعديل النظام الغذائي قبل الجراحة بأيام.
- التوعية والإرشاد: مناقشة تفاصيل العملية مع المريض وعائلته، وشرح التوقعات في فترة ما بعد الجراحة.
عملية الجراحة
تُجرى عملية كون تحت التخدير العام وفي ظل تجاوز قلب ورئة مؤقت (Heart-Lung Bypass). يعمل الجراحون بدقة متناهية لإعادة بناء الصمام. في حال وجود عيب حاجز أذيني مصاحب، يتم إغلاقه في نفس الوقت. قد تستغرق العملية ما بين 4 إلى 8 ساعات، اعتماداً على مدى تعقيد التشوه والحاجة إلى إجراءات مصاحبة مثل الاستئصال الكهربائي.
التعافي والرعاية اللاحقة
- وحدة العناية المركزة (ICU): يقضي المريض الأيام القليلة الأولى في وحدة العناية المركزة للمراقبة الدقيقة. يتم سحب أنابيب التنفس والأنابيب الصدرية تدريجياً.
- الخروج من المستشفى: في الظروف الطبيعية، يمكن للمريض الخروج من المستشفى في غضون 7 إلى 10 أيام.
- إعادة التأهيل القلبي: يوصى ببرنامج إعادة تأهيل قلبي لمساعدة المريض على استعادة القوة والقدرة على التحمل.
- المتابعة طويلة الأجل: يحتاج مرضى تشوه إبشتاين إلى متابعة منتظمة ودورية مع أخصائيي أمراض القلب الخلقية، لضمان استمرار كفاءة الصمام المُصلح ومراقبة وظيفة البطين الأيمن.
نصائح عملية للمرضى وعائلاتهم
إن إدارة مرض قلبي خلقي معقد مثل تشوه إبشتاين تتطلب الالتزام والمعرفة.
1. الالتزام بالرعاية الوقائية
- الوقاية من التهاب الشغاف: يجب على مرضى تشوه إبشتاين المُصلح أو غير المُصلح اتخاذ احتياطات خاصة لمنع التهاب الشغاف البكتيري (عدوى بطانة القلب). قد يوصي الطبيب بتناول مضادات حيوية قبل الإجراءات السنية أو الجراحية التي تزيد من خطر دخول البكتيريا إلى مجرى الدم.
- التحكم بضغط الدم والأمراض المزمنة: الحفاظ على نمط حياة صحي وإدارة الأمراض المزمنة (مثل السكري) ضروريان لحماية وظيفة القلب والأوعية الدموية.
2. أهمية التغذية والنشاط البدني
بعد التعافي من جراحة إصلاح تشوه إبشتاين، يجب التركيز على:
- حمية صحية للقلب: التقليل من الملح والدهون المشبعة والكوليسترول.
- النشاط البدني المنتظم: يجب استشارة الطبيب لتحديد مستوى الأمان للنشاط الرياضي؛ فبينما يُشجع على ممارسة الرياضات المعتدلة، قد يوصى بتجنب الرياضات التنافسية عالية الشدة، خاصة في الأشهر الأولى بعد الجراحة.
3. الدعم النفسي والتوعية
تُعد أمراض القلب الخلقية مصدراً للقلق والتوتر. التواصل مع مجموعات دعم متخصصة والبحث عن دعم نفسي يساعد المرضى وعائلاتهم على التكيف مع متطلبات المتابعة الصحية طويلة الأجل. إن المعرفة الوافية بمرض تشوه إبشتاين هي أفضل وسيلة لتمكين المريض من إدارة حالته.
الخلاصة: مستقبل علاج تشوه إبشتاين في تركيا
تُظهر التطورات المستمرة في مجال جراحة إصلاح تشوه إبشتاين مدى التقدم الذي أحرزته المراكز الطبية المتخصصة. إن التحول إلى تقنيات الترميم المبتكرة مثل عملية كون، مدعوماً بالتشخيص ثلاثي الأبعاد والرعاية المدمجة لاضطرابات النظم القلبي، يضمن نتائج وظيفية ممتازة للمرضى.
يُكرس مركز جراحة القلب في تركيا موارده الكاملة وخبرة جراحيه المتخصصة في علاج أمراض القلب الخلقية المعقدة، وتقديم أعلى مستويات الجودة والرعاية التي تتماشى مع المعايير الدولية الحديثة.
إذا كنت أنت أو أحد أفراد عائلتك تعاني من تشوه إبشتاين في الصمام ثلاثي الشرفات وتبحث عن خيارات علاجية متقدمة ودائمة، فإن الخبرة التركية توفر لك الأمل والثقة.
للتواصل مع فريقنا الطبي المتخصص للحصول على استشارة شخصية وتقييم شامل لحالتك، ومعرفة المزيد عن التقنيات الجراحية المتاحة لـ جراحة إصلاح تشوه إبشتاين في تركيا، يرجى الاتصال بنا اليوم. نحن هنا لنوفر لك رعاية قلبية بأعلى المعايير العالمية.
الأسئلة الشائعة
س: ما هي أسباب تشوه إبشتاين؟
تشوه إبشتاين يحدث نتيجة لمشكلات في تطور الصمام ثلاثي الشرفات أثناء الحمل. السبب الدقيق غير معروف، ولكن بعض العوامل الوراثية والبيئية قد تلعب دورًا.
س: متى يجب على المريض البحث عن علاج لتشوه إبشتاين؟
يجب البحث عن علاج إذا كانت الأعراض تؤثر على نوعية الحياة أو إذا حدث تدهور في وظيفة القلب. التقييم المبكر يمكن أن يحدث فرقًا كبيرًا في النتائج.
س: ما هي مدة الشفاء المتوقع بعد الجراحة؟
مدة الشفاء تختلف من مريض لآخر، ولكن يمكن أن يستغرق الأمر وقتًا يتراوح بين 4 إلى 8 أسابيع لاستعادة النشاط الروتيني، مع متابعة دقيقة لعوامل الصحة.
س: هل هناك إمكانية لحدوث مضاعفات بعد الجراحة؟
كما هو الحال مع أي جراحة في القلب، هناك خطر حدوث مضاعفات مثل العدوى، النزيف، أو عدم انتظام ضربات القلب. ومع ذلك، فإن المتابعة الطبية الجيدة تقلل من هذه المخاطر.
س: ما هي الرعاية اللاحقة اللازمة بعد جراحة تشوه إبشتاين؟
تشمل الرعاية اللاحقة المتابعة المنتظمة مع أطباء القلب، والدعم النفسي، والتأكد من أن المريض يتبع نظامًا صحيًا ويمارس النشاط البدني المناسب.